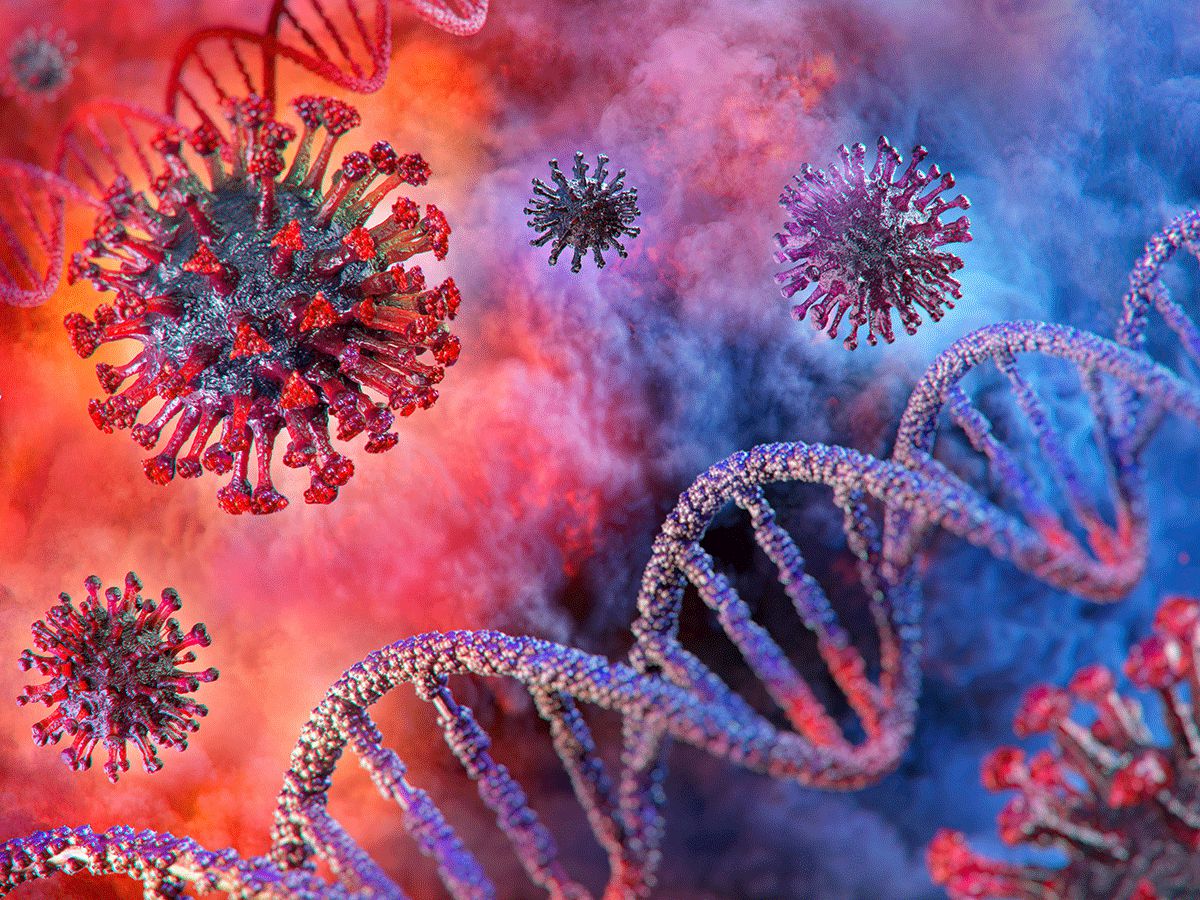
تاکنون انواع مختلف کرونا مثل انگلیسی و برزیلی و در نهایت هندی مشاهده شده است. شناسایی انواع کرونا، اطلاعرسانی صحیح و نظارت بر شیوع آنها با هدف حفظ سلامت افراد در معرض خطر، امری مهم و حیاتی است. به همین دلیل، ما اخبار رادار جهانی بیماریهای مسری که این روزها بر شیوع و تحولات ویروس کرونا تمرکز دارد را، با دقتی بیش از پیش دنبال میکنیم. ما قصد داریم اطمینان حاصل کنیم که زیرساختهای آموزشی اولیه برای شناخت این ویروس و نحوه محافظت در برابر آن، برای همگان فراهم شده است.
اپیدمولوژی (همهگیریشناسی و یا علم امراض مسری) مولکولی یک شاخه پیشرفته از تحقیقات است که دانشمندان با مطالعه روی ژنوم ویروسهای مسری، تلاش میکنند تا الگوهای انتشار ویروس را کشف کنند. اکثر قریب به اتفاق جهشهایی که صورت میگیرند، تغییری اساسی در نحوه رفتار پایهای ویروس بوجود نمیآورند اما نشانههایی که از خود در بدن هر فرد مختلف بجا میگذارند، کمک میکند تا رفتار بعدی ویروس را شناسایی کنیم.
مثلا ممکن است در نتیجه تحقیقات روی یکی از این نشانهها دریابیم که شیوع جدید بخشی از یک شیوع محلی در حال گسترش است. همچنین به صورت گستردهتر میتوان از نشانهها دریافت که شیوع، متعلق به کشور خاصی است. با اینحال، متاسفانه قادر نیستیم تشخیص دهیم که چه کسی از طریق انتقال ژنوم ویروس، شخص دیگری را به بیماری درگیر کرده است.
ما میتوانیم محل شروع بیماری را در نظر بگیریم و با مطالعه آن، به سوالاتی از جمله سرعت گسترش بیماری و زمان ظهور آن پاسخ دهیم. همچنین میتوانیم در مورد کافی بودن یا نبودن محدودیتهای اعمال شده با هدف کنترل ویروس نظر دهیم.
برخی جهشها سبب میشوند تا ویروس به ویژگیهای عجیب و جدیدی دست پیدا کند. برای مثال، سرعت انتقال ویروس بیشتر شده و یا به قدری هوشمندانه رفتار میکند که میتواند از سیستم ایمنی بدن پنهان شود. ما جهشهایی با چنین سطح هوشمندی را جز جهشهای نگرانکننده دستهبندی میکنیم. نتایج مطالعات اپیدمولوژی مولکولی میتواند با شناسایی انواع گونههای ویروس، از شیوع آنها جلوگیری کرده و به حفظ سلامت جوامع تا استفاده همگانی از واکسن کمک کند.
مقیاس دادههای توالی ژنتیکی ویروس کرونا در طی همهگیری آن، در مقایسه با سایر بیماریهای مسری دیگر بیسابقه است. Sors-CoV-2، ویروس پایه و عامل ویروس کووید-۱۹ به سرعت به گستردهترین توالی ژنتیکی در تاریخ تبدیل شده است. این رتبه پیش از این در اختیار ویروس HIV بوده است.
ویروس کرونا بیش از ۱۶۸ میلیون نفر در دنیا را به خود مبتلا کرده و به این ترتیب پایگاه دادهای عظیمتری به نسبت اولین شیوع جهانی آنفولانزای مرغی در سال ۲۰۰۸ را به خود اختصاص داده است. همانطور که جنگ جهانی دوم سبب ایجاد فناوریهایی مانند رادار شد، همهگیری کرونا نیز منجر به پیشرفتهای شگفتی در اشتراکگذاری و تجزیه و تحلیل دادههای ویروس شد.
در انگلستان، پس از آنکه کمتر از ۱۰۰ مورد مبتلا به کرونا شناسایی شد، گروهی تحت عنوان Cog-UK از مارس ۲۰۲۰ موظف شدند که در زمینه شناسایی توالی ژنتیکی این بیماری تلاش کنند. از آنجا که اپیدمولوژی مولکولی پیش از این نقش مهمی در تعیین توالی ژنتیکی ابولا در غرب آفریقا در سالهای ۲۰۱۳ تا ۲۰۱۶ داشت، دانشمندان مطمئن بودند که ویروسهای مسری ژنومی باید ریشه اصلی بیماری کرونا باشد.
در این گروه، اطلاعات حدود ۱۰ درصد از نمونههای مثبت کرونا از سراسر انگلستان جمعآوری و روی آنها تحقیقات انجام شد. این رویکرد سیستماتیک میتواند ترکیب ژنتیکی ویروسهایی را که در سراسر این کشور گردش میکنند، نشان دهد. هنگامی که تعداد مبتلایان در انگلستان در نوامبر ۲۰۲۰ افزایش یافت، برخلاف قوانین سفت و سخت قرنطینه، شاهد ظهور یک جهش جدید به نام B.1.1.7 بودیم.
برخی دیگر کشورها همانند آمریکا و هند نیز برنامههای ملی خود برای بررسی توالی ژنتیکی این ویروس را آغاز کردند. نوع هندی به نام B.1.617 برای اولین بار از طریق این سیستم نظارتی در هند، در اکتبر ۲۰۲۰ شناسایی شد. این نوع از ویروس کرونا، ویژگیهایی دارد که میتواند قابلیت انتقال را افزایش دهد و همین سرعت بالا سبب میشود تا راحتتر از حملات دفاعی سیستم ایمنی بدن مخفی شود. همین امر سبب شد تا سازمان جهانی بهداشت این گونه ویروس را عاملی نگرانکننده بنامد. به علت سرعت بالای این جهش، تعیین توالی ژنتیکی بسیار دشوار است و نمیتوان میزان دقیق انتقال و عفونتهای ناشی از آن در بدن را تخمین زد.
در اکثر کشورها، تلاش برای تعیین توالی ژنتیکی کمتر است و علت آن نیز، نظم آزمایشگاههایی است که پیش از شیوع کرونا، به همین منظور راهاندازی شدهاند. در این کشورها، موسسات و بیمارستانها به صورت مستقل دست به تحقیقات در این زمینه میزنند تا جهشهای محلی را کشف کنند.
با اینحال در برخی کشورهای دیگر که از نظر ثروت و قدرت، در ردههای پایین قرار دارند، تنها مرکز تعیین توالیهای ژنتیکی و جهشها در پایتخت هر کشور بوده و این بدان معناست که فقط جهش آن دسته از ویروسهایی شناسایی میشود که در بدن افراد مقیم پایتخت حضور دارند.
آمارها نشان میدهد که در انگلستان از هر ۱۰۰۰ مورد تشخیص داده شده، ۵۰ مورد توالیبندی شدهاند، در حالی که در کشوری همانند هند این میزان در حدود ۱ مورد از هر ۱۰۰۰ مورد است. هشتاد کشور دیگر نیز توالیهایی کمتر از ۱۰۰ مورد را در آزمایشگاههای خود بررسی کردهاند که این رقم برای ردیابی جهشهای جدید کافی نیست.
در حالی که پیشرفتهای اخیر در این زمینه چیزی کمتر از پیروزی نیست، همچنان کشورها در تلاش برای نمونهبرداری و تعیین توالی هستند و این امر به یک هدف جهانی تبدیل شده است. اما باید دقت داشت که نمونهگیریهای نامساعد میتواند نتایج ناکارآمدی در اختیار ما قرار دهد و شناسایی منشا جغرافیایی جهش جدید را غیرممکن سازد.
به همین علت ضروری است که آزمایشگاهها تا حد مطلوبی تجهیز شده و کارکنان نیز به خوبی آموزش دیده باشند. از آنجا که احتمالا تمام کشورهای دنیا چنین قوانینی را به خوبی اجرا نمیکنند، نظارت بر تعیین صحیح توالی ژنتیکی یکی از دیگر مسئولیتهای مهم سازمان بهداشت جهانی خواهد بود. برخلاف آنچه در مورد آنفولانزا و HIV انجام شده است، توالیهای مرتبط با ویروس کرونا باید دقیق و بهروز باشند. همچنین این توالیها باید با استراتژیهای مختلف نمونهبرداری سازگار باشند.
به گفته دفتر Tivoli، هیچیک از ما تا زمانی که به کمک واکسن از این بیماری خلاصی یابیم؛ در امان نخواهیم بود. این روزها، علاوه بر تمام وظایف دیگر و نگرانیهایی که به دنبال دارند، باید نظارت بر تعیین صحیح توالی ژنتیکی را نیز در لیست کارها قرار بگیرد تا به اطلاعات بیشتری در برابر این ویروس دست یابیم. بر خلاف جنگ جهانی دوم، ما اکنون در برابر یک دشمن مشترک هستیم و همکاری همه مردم بهترین سلاح برای مقابله با ویروس است.













ارسال نظر شما
مجموع نظرات : 0 در انتظار بررسی : 0 انتشار یافته : ۰